张启栋医生的科普号
- 精选 为什么我们钟情于单髁置换?
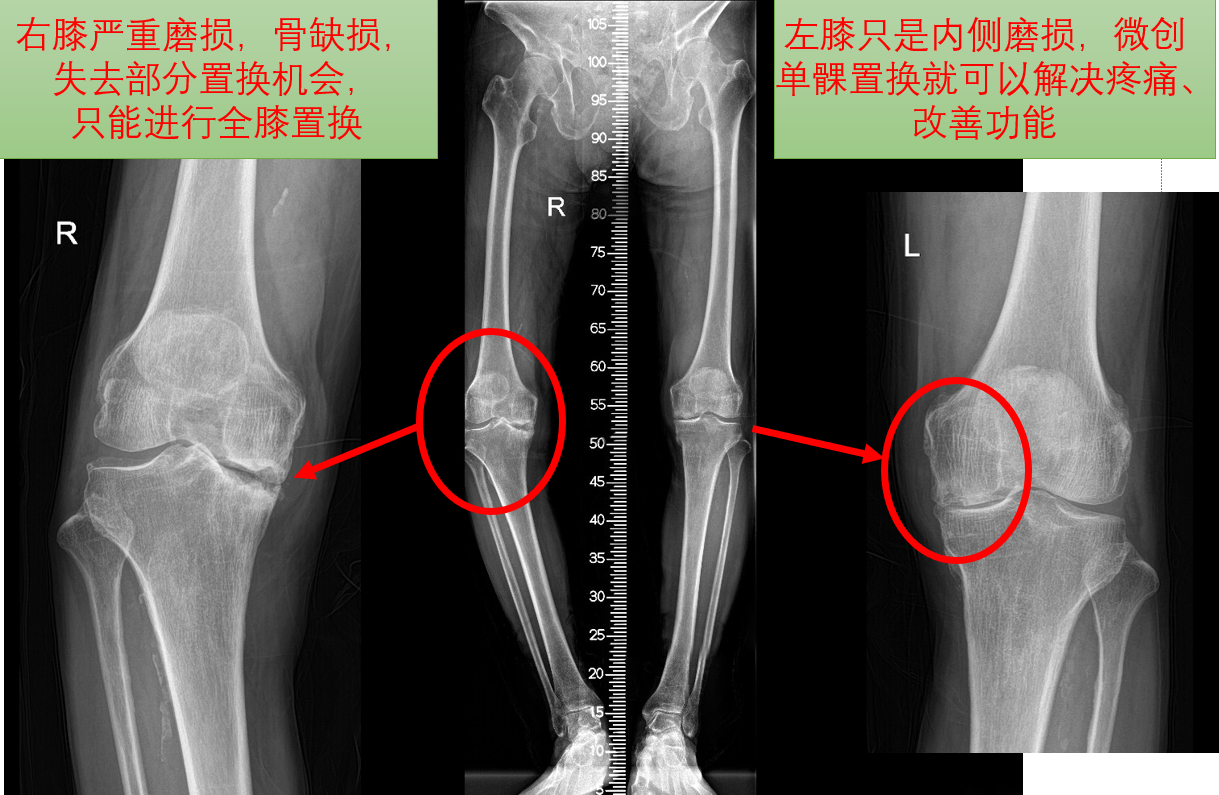
膝关节骨关节炎(OA)是以软骨磨损为基础的慢性退行性疾病,是中老年人常见病。晚期膝关节骨关节炎常常需要手术治疗。目前手术方式包括关节镜、截骨术、单髁置换术、全膝关节置换术、关节融合术等。每种手术方式各有特点,有着自己的适合人群。“以最小的创伤获取最佳的治疗收益”---是我们一直以来孜孜不倦的追求。中日友好医院骨科在郭万首教授的带领下,单髁置换技术已经成为特色技术之一,在国内外享有盛名。我们先后出版《牛津膝单髁关节置换术》、《小关节假体在膝关节置换术中应用》、《部分膝关节置换术》等专著8部。连续举办国际交流学术会议及培训班6届。中日友好医院骨科单髁置换临床实践被牛津单髁设计者采纳并写入英国专著《UNICOMPARTMENTAL ARTHROPLASTY WITH THE OXFORD KNEE》第二版。1、了解我们的膝关节在解剖形态上,人们根据膝关节形状和功能,把膝关节分成内外两部分。内侧部分由股骨内髁和外侧胫骨平台构成,中间夹着内侧半月板。外侧部分由股骨外髁和外侧胫骨平台组成,中间是外侧半月板。由于人体60%-70%的负荷传递经过内侧部分,因此内侧部分承受压力大,磨损快,故临床上见到最多的是内侧磨损的膝关节骨关节炎,在X线上表现为“内侧间隙变窄或消失”。“内侧没有间隙”意味着内侧软骨磨损、骨质外露,上下骨头之间磨擦,导致关节内侧疼痛、肿胀、行走困难。2、了解单髁置换单髁置换出现在上个世纪七十年代,之所以有单髁置换,是因为上述患者只是内侧部分磨损,外侧部分良好,才有了单髁置换这个手术技术,也就是把内侧磨损部分换掉,补上一个垫片,使得内侧不再“骨头磨骨头”。单髁置换是微创的部分关节置换,最常用于置换内侧间室,当然也有外侧单髁置换。手术时,将磨坏的内侧部分的股骨、胫骨软骨面修整成型,然后用金属关节面替代,两金属关节面之间以高分子聚乙烯垫相隔。通过这样的手术就使得内侧保护起来,就像补轮胎一样,哪儿坏了补哪儿。它可以有效缓解疼痛,改善关节功能,提高生活质量。3、哪些患者适合单髁置换?内侧单髁适合内侧部分磨损的患者,而外侧部分及交叉韧带功能完整。具体为(1)症状:患者经常感到膝关节疼痛,疼痛位于膝内侧,具体定位于内侧关节线附近。多数的情况下,患者能够用单指准确定位疼痛来源于内侧间室,此即“单指试验”。(2)体征:压痛在内侧关节线。膝关节稳定,没有前后交叉韧带或侧副韧带的功能不全。膝关节活动度>90°,屈曲挛缩<10°,内翻畸形<15°并可在被动应力下矫正至中立位。(3)影像学:负重前后位X线片上内侧间室关节间隙变窄或消失。侧位片,胫骨磨损位于胫骨平台前中部。髌骨切线位X线显示髌股关节没有半脱位,无严重磨损骨缺损或沟槽。图1前内侧膝骨关节炎正侧位+髌骨轴位X线4、不是全膝不适合,而是很多患者进行全膝牺牲的太多?全膝置换技术非常成熟,效果也不错。我们医院全膝置换做的非常多,几乎是单髁的三倍之多。“当您的车胎中出现一个洞而漏气,您是补胎呢?还是换下整个车胎?”换下整个车胎当然可以解决问题,但是我们感觉牺牲太多。在人体更是如此,人体结构复杂,每一个组织、每一条韧带都不是白长的,都有着自己的功能和无可替代的作用。我们曾经对全膝置换治疗的膝关节骨关节炎手术时见到的情况进行统计分析,发现在全膝置换治疗的内翻膝关节骨关节炎患者中,膝关节外侧间室软骨磨损率为16. 4% ,其中外侧间室股骨软骨退变比例仅占 9. 6% ,胫骨平台软骨退变比例占 16. 4% 。前交叉韧带缺失或功能不全的比例为 12. 3%。单髁置换手术保留了外侧部分,更重要的是保留了前后交叉韧带等结构,保留的自身组织结构多,所以术后患者膝关节的功能更接近正常,没有全膝置换造成的不适应。5、为什么医生建议做单髁置换,而没建议做关节镜?关节镜是骨科微创手术技术,广泛用于运动损伤治疗。应用关节镜不仅可以对关节内的疾病进行直视诊断,而且更重要的是利用各种关节镜器械,可以在检查的同时对关节内多种病变进行治疗。关节镜手术治疗膝关节骨关节炎适用于有半月板损伤、游离体绞索的患者,可以对膝关节内进行清理,游离体摘除,或配合软骨下骨微骨折治疗。但是对于磨损的软骨,无法使其再生。因此,我们一定要充分认识到关节镜手术特性,一旦医生建议做单髁置换,通常是膝关节磨损较重了,此时做关节镜效果有限。6、单髁置换有哪些优势?与全膝关节置换术相比,单髁置换术的优点在于:l手术只切除病变的关节面,因此切除的骨质较全膝关节置换术少很多,杜绝过度治疗。l保留前后交叉韧带,完好地保留外侧间室,保持正常的解剖,术后感觉更接近正常,且可恢复最大的膝关节功能。l不干扰伸膝结构,手术后恢复非常快,在国外实现了当日手术当日出院。l由于保留自身组织多,即使失败,再用全膝关节置换术进行返修,仍然跟初次全膝关节置换一样好。l植入人体的异物少(包括金属、聚乙烯、骨水泥)。l手术时间短、手术创伤和并发症少,术后恢复快。l住院时间短,减少费用。7、单髁置换有风险吗?任何手术都可能出现并发症,不同个体由于体质差异,风险也不一样。手术前,医师会根据您的状况作出评估手术风险及并发症发生率,并作出相应处理及预防。目前,单髁关节置换是一种很成熟的技术,具体到风险来说,跟医生的技术水平和病人身体条件有很大的关系。一项技术,医生做多了,技术水平高了,熟能生巧,手术可能需要不到半小时就做完了,风险肯定小得多。人工单髁置换术的风险主要包括外侧间室磨损、感染、血栓、脱位、假体松动等,但发生率不足1%。8、单髁置换效果如何?人工关节跟汽车车轮一样也会产生磨损。但人工膝关节材料的强度和耐磨性很强,一般可以满足患者20年以上的需要,质量好的关节使用时间更长。当然,人工关节的使用寿命还和许多因素相关,如患者的运动量、人工假体的选择、医生的手术技术以及自身条件等。随着假体设计的改进和手术技术的提高,以及严格的病例选择,单髁置换手术效果满意。1998年Murray 等人报道了Oxford内侧髁单髁置换术后10年生存率达98%[1]。Svard 2001年也报道了类似的结果,他随访124例Oxford内侧髁单髁置换患者,10年生存率为95% [2]。Berger等人研究51例62膝Miller-Galante 单髁关节置换,患者平均年龄68岁,随访至少10年,应用HSS评分进行术后疗效评定,得分由55分提高至92分,优良率达98%,Kaplan-Meier 生存评价13年生存率为98%[3]。Price 等人在2011年报道单髁置换术后20年生存率达91%[4]。参考文献:1. Murray DW, Goodfellow JW, O'Connor JJ: The Oxford medial unicompartmental arthroplasty: a ten-year survival study. J Bone Joint Surg Br 1998, 80:983-989.2. Svard UC, Price AJ: Oxford medial unicompartmental knee arthroplasty. A survival analysis of an independent series. J Bone Joint Surg Br 2001, 83:191-194.3. Berger RA, Meneghini RM, Jacobs JJ, Sheinkop MB, Della VC, Rosenberg AG, Galante JO: Results of unicompartmental knee arthroplasty at a minimum of ten years of follow-up. J Bone Joint Surg Am 2005, 87:999-1006.4. Price AJ, Svard U.A second decade lifetable survival analysis of the Oxford unicompartmental knee arthroplasty. Clin Orthop Relat Res. 2011 Jan;469(1):174-9.
张启栋 副主任医师 中日医院 骨科·关节外科1866人已读 - 精选 单髁关节置换张启栋 副主任医师 中日医院 骨科·关节外科1376人已读
- 精选 我们的专著张启栋 副主任医师 中日医院 骨科·关节外科926人已读
- 精选 什么是膝关节骨关节炎?
膝关节骨关节炎是一种最常见的关节病,老百姓常称为“骨质增生”“骨刺”“老寒腿”,又称退行性关节炎、肥大性骨关节炎、变性性关节炎、增生性骨关节炎或骨关节病,女性比男性多发。骨关节炎的患病率随着年龄增长而增加,世界卫生组织统计,50岁以上的人中,骨关节炎的发病率为50%,55岁以上的人群中,发病率为80%,随着我国老龄人口增多,骨关节炎病人越来越多,严重影响了人们健康。1999年世界卫生组织将骨关节炎与心血管疾病及癌症列为威胁人类健康的三大杀手。骨关节炎的主要病理改变为软骨退行性变性和消失,以及关节边缘韧带附着处和软骨下骨质反应性增生形成骨赘,并由此引起关节疼痛、僵直畸形和功能障碍。骨关节炎在临床上,可分为原发性和继发性二类。原发性骨关节炎,是指用目前所有的检查方法查不出病因的骨关节炎,通常所指的骨关节炎属于这一类;继发性骨关节炎是指在其它各种病因或疾病的基础上,诱发的病变,如创伤、类风湿关节炎、神经及内分泌疾病等。这一类骨关节炎的病变比较局限。反复使关节劳损的人群是患骨关节炎的高危人群,如铸造工人、矿工和公共汽车司机等。肥胖是造成骨关节炎的主要因素。
张启栋 副主任医师 中日医院 骨科·关节外科1146人已读 - 精选 超100例UKA术者经验分享会—2016 北京单髁置换术
近年来随着假体设计的改进、恰当的患者选择以及手术技术的日益成熟,单髁置换手术(UKA)的临床效果大大提高。鉴于此,9月24日,由中国健康促进基金会、中华关节外科杂志(电子版)联合主办,中日友好医院骨关节外科承办了2016北京单髁置换术国际论,60余位拥有超100例UKA经验的术者及百余位从事或者即将应用UKA或即将应用UKA技术的关节外科医生齐聚首都,着眼于单髁置换术临床实践中的各类焦点问题,展开讨论,涵盖了单髁关节手术的理论基础、实战技巧,内容丰富、形式多样。▲郭万首教授主持开幕式并致辞大会主席、中日友好医院骨关节外科主任郭万首教授主持开幕式并致辞,他表示,希望这次会议可以为广大同仁提供一个交流、学习的平台,能够对提高国内UKA技术水平,更好的惠及患者起到推动作用。▲李子荣教授致辞原中日友好医院大外科主任、骨科主任李子荣教授在致辞中提到,膝关节单髁置换术是顺应微创技术的需求,同时期待今天与会代表的经验分享与交流可以为UKA技术的适应症、并发症、禁忌症讨论一个统一的标准,建立和推广真正适合中国人的诊断和治疗标准,指导一线医生的临床实践,更好地为广大患者服务。本次会议特邀干细胞治疗股骨头坏死技术创始人、法国骨科学会主席、中日友好医院骨科名誉教授、法国国家亨利蒙多医院骨科主任Philippe Hernigou教授、中华医学会骨科学分会关节外科学组副组长、吉林大学中日联谊医院高忠礼教授、上海长征医院吴海山教授、中华关节外科杂志(电子版)余楠生总编辑、西安西京医院朱庆生教授、内蒙古自治区人民医院吕龙教授等60余位专家以专题发言、圆桌讨论的形式共同探讨单髁关节置换手术技术的最新进展,包括UKA的治疗选择、适应证、手术技巧等。▲Philippe Hernigou教授做专题演讲Philippe Hernigou教授为我们讲述了1957年-2015年这58年间欧洲单间室置换的发展历史。他介绍说UKA在世界范围内仍存在争议,在北美开展的UKA技术<10%,在欧洲开展的UKA技术大于25%;与TKA相比,他认为UKA的优势在于运动医学更佳,可保留韧带;关节活动度好,关节功能优(步态分析);疼痛缓解优良;并发症变少,且不严重,微创切口,恢复快,花费少。在UKA病人选择上,他指出,UKA≠半个TKA,具体表现在:外侧全层软骨保留,内翻可矫正,MCL功能完善;ACL功能完善,无髌骨累积;与TKA手术不同,内外侧手术不同(内侧简单些);他说,做UKA不要忘记力线、聚乙烯厚度、前交叉韧带、后倾、髌骨和滑车等重要因素。Philippe Hernigou教授还认为,进行UKA前,需要仔细评估ACL,仔细检查ACL存在与否,测量后倾,根据这两点,适当调整手术技术。因ACL缺失是胫骨假体松动的高危因素,ACL退变在膝骨关节炎中很常见,ACL退变和胫骨平台后倾有关。▲吴海山教授做专题演讲吴海山教授讲述“UKA设计理念及其应用”时强调,UKA是部分修复而非重建、完全非限制性假体、不干扰膝关节稳定结构、不干扰膝关节生物力学、减少对膝关节运动医学的干扰、减少对软组织的干扰。他说,UKA假体设计要素要股骨匹配、胫骨侧固定平台选平面、活动平台选曲面、力线与后倾;UKA成功三要素是手术指征、假体选择、操作技术;他认为,UKA的最佳适应症是前内侧骨关节炎,禁忌症是炎性关节炎或痛风关节炎、两间室或三间室关节炎、任何平面解剖畸形>10-15°、活动度受限(屈曲<90°)。他总结说,严格的病人选择,理解假体的设计,理解力线与后倾,合适的衬垫厚度,娴熟的手术技术是避免UKA的早期失败的重要因素。▲于秀淳教授做专题演讲济南军区总医院于秀淳教授从2002年开始接触UKA技术,积累了大量临床经验,今天他通过专题演讲的形式为大家分享了他的一些成功与失败的UKA经验;郭万首教授就UKA固定平台与活动平台的区别及临床上如何选择等问题进行了充分的讨论。他说,活动平台UKA具有低磨损潜能,与固定平台相比接触面积增大;活动与固定平台UKA,经KSS、WOMAC、SF-12和SF-36评价的初始临床结果相同,mobile-bearing与fixed-bearing UKAs相比,手术技术难度大、要求高。活动平台Oxford uni对于手术量大或有经验的外科医生,显示出优良的生存率,对于手术经验少的外科医生,为获得更高的生存率,固定平台金属底托假体可能是更好的选择。▲专题演讲专家第二军医大学附属长海医院徐卫东教授通过多则典型病例分析讲述了TKA与UKA的手术适应症、手术特点等;北京积水潭医院黄野教授从软骨磨损程度、胫骨内翻程度、年龄、关节活跃程度等方面讲述了何时HTO、何时TKA,他说,一个好的关节科,不应当是换关节科,而应该是保关节和换关节并重;诊断应当细化,具体病情具体分析,选择最佳适应症,不应当一刀切;选择术式时,既要考虑疼痛缓解和生存率,又要考虑功能的保留和患者的满意度。山西华晋骨科医院纪斌平院长报告了外侧UKA操作技巧的手术经验;上海市第六人民医院陈云苏教授讲述了UKA翻修手术技巧与体会。西安唐都医院丁勇教授提出并分析了ACL损伤与UKA的关系;北京积水潭医院蒋毅教授讲述了他是如何选择UKA病人的;河北医科大学第三医院王飞教授在FO与UKA的适应症与手术技术方面做了详尽讲解。
张启栋 副主任医师 中日医院 骨科·关节外科3841人已读 - 精选 2014•北京国际单髁关节置换技术学术研讨会即将召开
骨关节病在中老年人中有很高的发病率,若不重视,后果很可能是慢性致残。正因如此,有学者将其称为“不死的癌症”。1999年世界卫生组织将骨关节病与心血管疾病及癌症列为威胁人类健康的三大杀手。在人体诸多关节中,都可以发病,但以膝关节最为多见。骨关节病可多在中年即开始发病,但大多数无症状,一般不易发现。骨关节病的患病率随着年龄增长而增加,世界卫生组织统计,50岁以上的人中,骨关节病的发病率为50%,55岁以上的人群中,发病率为80%,随着我国老龄人口增多,骨关节病病人越来越多,据估计,目前我国有骨关节病患者达一亿之多。摆脱骨关节病困扰,拥有好的关节,重新健康生活,成了无数中老年人的梦想。骨关节病发生的主要改变为软骨退变磨损,同时关节边缘韧带附着处和软骨下骨质反应性增生形成骨赘,并由此引起关节疼痛、僵直畸形和功能障碍。临床X线检查,可以进一步明确诊断,X线可以表现为关节间隙变窄或消失,骨硬化,囊性变,骨赘形成。关节软骨一旦磨损,不可再生。关节磨损后,常常出现内翻畸形,膝关节内侧局部应力负荷集中,更会加重软骨及软骨下骨磨损,从而内翻畸形加重,形成恶性循环。疼痛逐渐加重,甚至无法行走,病人最终选择只有全膝关节置换术。实际上,膝关节骨关节病的软骨磨损早期主要集中在胫骨平台前内侧,也就是解剖学上所说的内侧间室。在此阶段,很多病人由于治疗手段的局限只能进行全膝关节置换术。然而,单髁关节置换新技术的出现,为无数患者带来了福音。单髁关节置换术仅对胫股关节单侧病变间室进行表面置换,也就是不干扰膝关节其他正常或近乎正常的部分,从而以最小的创伤获得最大的收益,解决了困扰病人的主要问题。单髁关节置换术为微创手术,在精密器械的引导下,仅对膝关节内侧一小部分进行置换,手术创伤小,术后恢复快、并发症少、术后功能好。单髁关节置换术同时保存了骨量,保留了膝关节内部韧带,为以后治疗留有了余地,即便返修也会获得满意的结果。单髁关节置换术还保留了膝关节前后叉韧带及本体感觉,术后病人的感觉好,更感觉像自己的关节。近年来单髁关节置换在国内外迅速发展,为无数患者带来福音,解除疾患。中日友好医院骨关节外科作为国内最早开展此项技术的医院之一,其手术数量和经验在国内首屈一指。经全国继续医学教育委员会批准,由中日友好医院骨关节外科主办的国家级继续教育项目《2014·北京国际单髁关节置换技术学术研讨会》将于2014年10月18日在北京召开,届时将有来自英国、美国、日本、韩国、新西兰等多个国家的多位专家进行授课,使各位学员不出国门就能学习到国际大师的丰富经验。相信本次会议也将对我国单髁关节置换技术的进步具有重大推动作用。
张启栋 副主任医师 中日医院 骨科·关节外科998人已读 - 精选 全膝关节置换术
人工膝关节置换术的起步比人工髋关节置换晚10年。上世纪70 年代初在美国首先提出并开展了全膝关节置换, 以后随着人们对膝关节生物力学研究的不断深入,人工膝关节假体设计理念不断更新, 手术技术日趋成熟, 手术效果肯定。 目前人工全膝关节置换术被认为是治疗终末期或严重的膝关节炎最有效、 最成功的手术之一。在一些先进的发达国家, 每年有数百万的患者接受人工全膝关节置换术。中日友好医院骨科是全国最早开展全膝关节置换手术的医院之一,关节置换数量位于全国前列。很多病人对人工膝关节置换术并不十分了解,常以为手术会将关节全部切除,装上不锈钢关节,术后肢体如同机器人一般,生硬而不自然。其实,全膝关节置换术只是将已磨损破坏的关节面切除,如同装保护套一般,植入人工关节,使其恢复正常平滑的关节面,达到解除疼痛恢复功能的目的。手术适应症:主要用于严重的关节疼痛、不稳、畸形,日常生活活动严重障碍,经过保守治疗无效或效果不显著的病例。包括:(1)膝关节各种炎症性关节炎,包括类风湿性关节炎、骨性关节炎、血友病性关节炎、Charcot关节炎等;(2)少数创伤性关节炎;(3) 胫骨高位截骨术失败后的骨性关节炎;(4)少数老年人的髌骨关节炎;(5)静息的感染性关节炎(包括结核);(6)少数原发性或继发性骨软骨坏死性疾病。 手术步骤:手术在腰麻或全麻下进行。术中应用止血带在你的大腿,以减低手术中的出血。手术的切口是在膝盖前方,长约10-15cm。暴露全膝关节,清除增生滑膜、骨刺,下肢力线定位,确定截骨厚度后,股骨髁及胫骨截骨,安装等型号的假体模型试验是否合适,确定合适后,将全新人工关节安装并应用骨水泥固定好,将骨附近的肌肉和肌腱缝合复位,最后关闭切口。术中放置一条细引流管以排出关节区残余的积血。术后病人切口包扎敷料,回病房输液康复。具体康复训练指导见本站康复基地部分。手术效果: 1.减缓疼痛。2.矫正畸形,解决活动角度受限的问题。3.改善膝关节功能,减少生活上的不便,获致一个较好的生活质量。手术材料及寿命: 人工关节由由耐磨损的合金、聚乙烯质材,依照人体关节的构造、形状和功能制作而成。人工全膝关节包括股骨假体,胫骨假体和髌骨假体,由金属制成的股骨髁、胫骨托及超高分子量聚乙稀制成的胫骨垫和髌骨假体几部分组成。为了让关节和骨骼紧密结合,日后不易产生松动,常使用骨水泥固定。 手术风险或并发症全膝关节置换术是一项安全和认受性高的手术。但是,手术仍是有机会出现风险和并发症。跟其他手术一样,全膝关节置换手术存在的一般风险包括:关于麻醉的风险、伤口愈合的风险、术后肺炎、心肌栓塞和中风的风险等。除此之外,其与关节置换相关的风险有: 翻修手术 - 所有人工关节都会出现机械性的磨损。只要置换手术的时间够长,所有人工关节都会出现松脱而需要接受翻修手术。 细菌感染 - 人工关节术后有可能受到感染,但发病在一般病人来说并不算高。但在糖尿病患者,感染机会稍大。 神经线受损 - 神经线有可能在手术中受损。患肢会感到麻痹,活动功能受到影响。伤口附近可能有些麻痹。 深静脉血栓和肺动脉栓塞 - 手术后出现深静脉血栓并不罕见。但肺动脉栓塞相对较少。术后我们会常规应用低分子肝素抗凝预防血栓形成。
张启栋 副主任医师 中日医院 骨科·关节外科5871人已读 - 精选 单髁膝关节置换术
单髁膝关节置换术 解剖学上膝关节分为三个间室,分别为内侧间室、外侧间室、髌股间室。膝关节病变可以影响其中任何一个间室。单髁关节置换术(unicompartmental kneearthroplasty UKA)是仅对病变间室进行表面置换,但目前主要是针对内侧髁置换。单髁关节置换术与全膝关节置换术几乎同时起步于70年代初期,但是单髁膝关节置换术适用范围狭窄,主要用于早期骨性关节炎(OA)的病人,并且是单间室内局限性的软骨损伤,同时不伴有髌股关节的受累。对单间室膝关节骨性关节炎而言,全膝关节置换难免要破坏正常的关节间室, 使局限性病变的治疗扩大化, 手术损伤大, 日后翻修也困难。胫骨高位截骨术在治疗单间室骨性关节炎中,特别是对畸形重、 活动需求高的年轻患者比较适用。 然而, 手术后患肢不能早期负重, 长期疗效不确定,尤其失败后力线的变化会影响。单髁关节置换的目的是尽可能的保留正常的关节结构,以期获得更好的功能恢复,并为今后的全关节置换留有余地。与全膝关节置换相比,单髁关节置换的优点在于:① 手术只切除病变的关节面,因此切除的骨质较全膝关节置换少的多;② 植入人体的异物少(包括金属、聚乙烯、骨水泥);③ 手术时间短、手术创伤和并发症少,术后恢复快。单髁关节置换与胫骨高位截骨相比, 获得早期、 长期疗效的成功率高, 早期并发症少, 不需外固定, 术后早期行走时, 膝关节能达到功能运动范围。早期单髁关节置换术的失败率较高。近年来,随着假体设计的改进和手术技术的提高,以及严格限制病例选择指征,目前该术式的手术效果有了较大的改善。据报道单髁关节置换术十年优良率在95%左右。我们的经验,结果好于国外报道。适应证:1)膝关节单侧间室间隙变窄(负重位相),无对侧室和髌股关节软骨软化症2)膝内翻小于15°3)膝关节诸韧带结构完整4)非炎症性关节炎,如骨性关节炎、创伤性关节炎等5)年龄在55岁以上,经常处于坐位或从事轻体力活动,对术后功能要求不高的患者禁忌证:1)不适用于炎症性关节炎,如类风湿性关节炎,系统性红斑狼疮性关节炎,强直性脊柱炎,牛皮癣性关节炎等。2)术前短期内有过感染性关节炎的3)两个或三个关节间室同时受累,X线检查发现关节间隙改变,关节内外侧半脱位,大于3mm者,不宜采用单髁关节置换术。
张启栋 副主任医师 中日医院 骨科·关节外科3597人已读 - 医学科普 选择单髁还是全膝?
#选择单髁还是全膝?全膝关节置换用人工全膝假体来置换内外侧双间室和(或)髌股三间室病变的软骨和骨,要求截骨和软组织调整适合来安装假体。适于重度三间室膝关节病变、炎性关节病或严重畸形的膝关节疾病。如严重的软骨损害、关节不稳、前交叉韧带断裂或缺失髌股关节沟槽样改变、或者严重外翻畸形、骨缺损,行部分置换存在无法矫正总体功能的可能,只能选择全膝置换。单髁置换通过假体置换病变的间室,填充弥补磨损的软骨,矫正内翻畸形,恢复自然运动状态,从而改善症状。最佳适应症是中老年的膝关节前内侧骨关节炎。单髁关节置换术创伤小,恢复快,住院时间短。不同程度病变,适合不同手术方式!同时还需要考虑医生对手术技术的熟练程度。医生用最擅长的技术处理才能帮患者获得最有把握的治疗效果。
 张启栋 副主任医师 中日医院 骨科·关节外科205人已读
张启栋 副主任医师 中日医院 骨科·关节外科205人已读 - 学术前沿 如何实现单髁置换的准确截骨和术后稳定
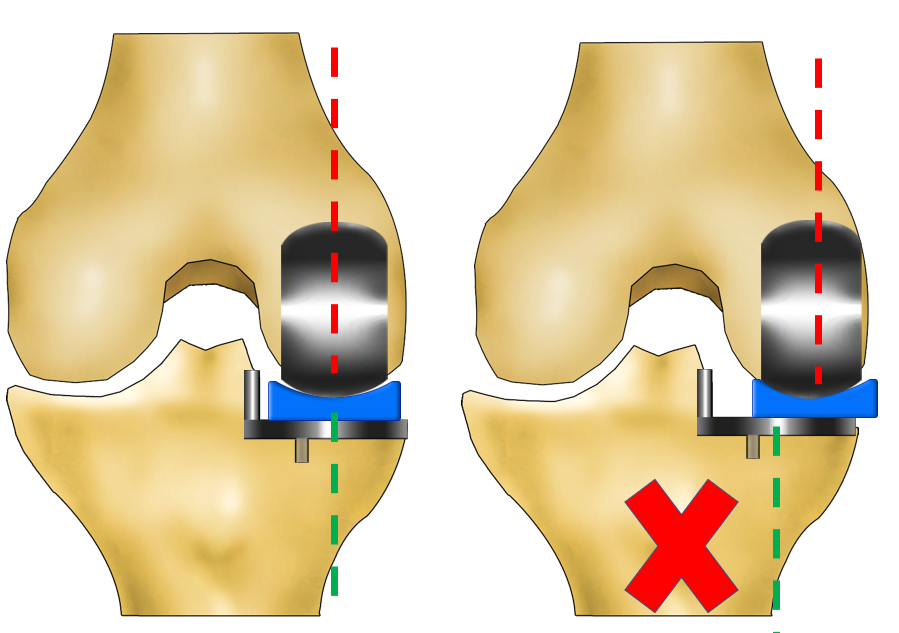
如何实现单髁置换的准确截骨和术后稳定张启栋副主任医师副教授中日友好医院骨科-关节外科单髁关节置换,无论是理念,还是手术技术,与全膝关节置换有很大不同,但是术后的稳定同样非常重要。术后稳定的内涵包括两个方面:(1)内部的半月板垫片运动稳定、轨迹良好,在膝关节屈伸活动中无撞击及过度悬出;(2)周围软组织平衡。软组织平衡是通过截骨实现,活动垫片单髁置换首先建立的是屈曲间隙,然后根据屈曲间隙建立伸直间隙。在完成内侧胫骨平台截骨后,通过对股骨髁远端研磨调整股骨假体相对于股骨放置的高度,获得相等的屈伸间隙,然后选择合适的垫片填充,恢复韧带自然张力。上述的目标实现,准确截骨及定位是关键。一、如何做好胫骨截骨?活动垫片单髁置换手术步骤是先进行胫骨截骨,包括纵向截骨与水平截骨。涉及截骨量、截骨方向、后倾角度等参数。(一)、胫骨截骨量截骨量取决于初始的磨损程度和计划安装的聚乙烯垫片厚度。胫骨截骨前,首先进行关节磨损程度的判断,通过插入股骨骨勺充分撑起内侧间室,恢复内侧软组织自然状态的张力,评估内侧磨损程度,骨勺厚度分别为1mm、2mm、3mm。一旦股骨骨勺大小确定,连接G形夹及胫骨截骨向导。G形夹可根据期望的放置的半月板垫片厚度选择相应3mm或4mm型号。通常情况下,常用的半月板垫片4mm,加上底下的胫骨托及骨水泥厚度3mm,截骨后应建立7mm的屈曲间隙。因此,胫骨截骨水平通常在胫骨磨损最深处以下2-3mm。内侧副韧带深层的胫骨附着点可作为截骨深度的一个解剖参考。注意事项:胫骨截骨不足,可能需要反复增加截骨;截骨量太多,会导致内侧间室间隙过大,需要厚的半月板垫片植入填充,甚至可能没有足够厚的垫片可供植入,截骨太多同时会造成胫骨平台支撑减弱而容易出现骨折、松动。(二)、胫骨截骨后倾角度在矢状面上,内侧胫骨平台进行7°后倾截骨。注意事项:活动型单髁置换没有考虑膝关节解剖差异,后倾都设为平均值7°。事实上,人体自然后倾范围在0°至15°之间,后倾角度会影响生物力学及临床结果,过大的后倾可使胫骨后内侧皮质及松质骨应力逐渐增加,增加假体松动甚至前交叉韧带断裂风险。临床结果随访发现,术前术后内侧平台后倾角差别大于2.19°还会增加垫片脱位的风险。因此,对于大多数人适用于后倾7°。若是术前后倾较小,需要适当减少后倾。(三)、如何确定胫骨假体内翻-外翻?胫骨截骨的目标是制备出与机械轴垂直的截骨面,这样才能使假体应力负荷分布均匀。胫骨截骨利用髓外定位来实现。注意事项:单髁置换虽然容许胫骨假体±5°以内的成角。但是生物力学研究显示胫骨假体内外翻角影响膝关节运动学和骨支撑力。当胫骨假体内翻增加,关节面向内侧倾斜,股骨和胫骨假体接触点相应内移,内侧边缘接触应力逐渐增大,加速聚乙烯垫片磨损,增加内侧胫骨平台骨折的风险,而且可能导致胫骨内侧因应力过大而疼痛。(四)、胫骨纵向截骨的控制纵向截骨位置:屈膝位,应用往复锯在前交叉韧带附着点的内侧缘进行胫骨纵向截骨,在胫骨棘和股骨内侧髁外侧缘之间,但注意不要损伤交叉韧带。纵向截骨方向:锯片应指向髂前上棘,并顺着屈伸平面。我们喜欢稍微内旋截骨。原因在于膝关节锁扣机制的存在,屈曲位操作后,随着膝关节被动伸直,在最后10°-15°,胫骨外旋锁定关节。纵向截骨微内旋5°-10°,可以保证膝关节伸屈过程的良好半月板运动轨迹。注意事项:锯片必须到达胫骨平台后部,要避免出现摆锯后手抬高,以免后方截骨过深损伤胫骨平台后方皮质。二、股骨截骨股骨截骨包括股骨后髁截骨和股骨远端研磨截骨,前者是建立股骨假体后髁安装间隙,后者则是建立伸直间隙。半月板垫片随着股骨假体而运动。股骨假体角度涉及三维六自由度,影响半月板垫片的运动轨迹,安装角度非常重要,由内侧股骨髁远端钻孔方向决定。(一)、股骨假体放置的要求1、冠状面假体力线要求冠状面上,股骨假体的内外方向的位置控制着胫骨平台上半月板垫片的内外方向位置。而股骨假体冠状面方向受内侧股骨髁远端钻孔方向的决定的,尤其是双柱假体出现后,股骨假体完全由两个孔的方向决定。半月板垫片的中心线要与胫骨平台中心线相一致,才能保证垫片在内侧胫骨平台中心运行,轨迹良好,而不出现过大的悬出。因此,股骨钻孔的中心线要与胫骨平台中心线相一致。冠状面上,股骨假体的力线还涉及内外翻。股骨假体安装的理想位置是处于机械轴线上。生理上,股骨机械轴线与股骨解剖轴线大约呈7°角。股骨侧采用髓内定位,股骨髓内杆代表股骨解剖轴线,连接杆为7°内翻设计,以此保证与机械轴一致。但是,髓内杆非常细,受钻孔插入方向影响,出现3°-5°的误差很常见。不过,由于股骨球面设计,可容许10°偏差。股骨假体内外方向的位置需要在钻孔时手工控制,这是最容易出现错误的地方。为了更准确安装股骨假体并保证股骨与胫骨良好的对位对线,我们改良股骨定位技术,采用运动学对位对线方法确定股骨假体中心线,根据股骨假体中心线及假体机械轴线进行股骨钻孔定位,实现股骨假体运动中心线与胫骨保持一致,半月板垫片运动轨迹满意,并获得良好的假体力线,降低垫片悬出及脱位风险。2、矢状面股骨假体力线要求矢状面上,股骨假体的关节面是球面的一部分,圆心在研磨栓的顶端,当围绕半球中心旋转时,其球面位置不会改变。即使股骨轻度倾斜,仍然能保证关节面的有效接触面积。矢状面上,假体高屈曲放置,相对于机械轴线屈曲10°,是为了增加深屈曲时股骨与半月板垫片接触面。(二)、股骨侧操作-----股骨远端钻孔定位股骨截骨采用髓内定位。插入髓内定位杆,连接杆连接髓内杆和股骨钻孔向导,然后在股骨髁远端相继钻两个直径4mm和6mm的孔。股骨远端钻孔的位置:位于股骨髁远端关节面正中线上,钻孔导向器上面与股骨定位杆平行,手柄与胫骨长轴平行。注意:股骨远端钻孔的位置位于股骨髁远端关节面正中线上,不是股骨内髁解剖面长轴线,是垂直胫骨截骨面的中心线。股骨远端钻孔的位置不准确,会影响假体的安装及半月板轨迹。(三)、股骨侧操作-----股骨后髁截骨:放入股骨后髁截骨向导,用窄锯片对后髁截骨,后髁截骨量应与股骨假体后髁厚度一致。(四)、股骨侧操作-----平衡伸屈间隙:插入0号研磨栓,应用研磨钻对股骨远端进行塑型。安装股骨和胫骨试模,屈膝100-110°插入塑料插片测量屈曲间隙。屈膝20°插入金属插片测量伸直间隙。屈伸间隙之差即为需要进行进一步研磨的厚度,即研磨栓型号。通过股骨远端进一步研磨即可实现屈伸间隙平衡。三、单髁置换屈伸间隙平衡中,各种情况如何处理?(一)、不同部位的截骨影响不同的间隙大小:1、内侧胫骨平台近端截骨,同时影响屈曲间隙和伸直间隙。2、内侧股骨髁远端研磨,影响伸直间隙。3、内侧股骨髁后髁截骨,影响屈曲间隙。4、增大内侧胫骨平台后倾截骨,影响屈曲间隙。(二)、单髁置换屈伸间隙平衡中的策略:1、屈曲和伸直间隙均紧:减小半月板垫片厚度。若是半月板垫片已经是最小号3号,则需要增加胫骨截骨,因为胫骨对两个间隙均有影响。2、屈曲和伸直间隙均松:使用加厚的半月板垫片。3、屈曲间隙松、伸直间隙紧:应用研磨钻对内侧股骨髁远端进一步研磨,增加内侧股骨髁远端研磨增加伸直间隙。4、屈曲间隙紧、伸直间隙松:这种情况最难处理,这跟内侧股骨髁远端研磨过度有关,因此建议大家循序渐进。这种情况,处理方法有:①加大胫骨平台的后倾,但是过大的后倾会增加后侧应力负荷,导致失败的风险增大;②增加后髁截骨使用小一号股骨假体,但是改变股骨假体的大小比较麻烦且很难实现,涉及重新钻孔定位等步骤;③股骨假体远端栓孔内少许填骨,使假体不直接接触截骨面,内侧股骨髁远端使用厚一些的少许骨水泥充填,但是通常骨水泥厚度不超2mm。四、作者结语1、单髁截骨一环扣一环,步步为营,不能失误。做好伸屈间隙平衡,避免损伤内侧副韧带及过度填充。2、胫骨截骨量宁少勿多,过多的胫骨截骨容易出现间隙过大,支撑减弱。3、胫骨假体后倾个体化,应当注意避免过大的后倾。4、注意胫骨纵向截骨方向,可以稍作内旋适应膝关节锁扣机制。5、良好的半月板垫片运动轨迹是单髁置换成功的关键。这需要准确的胫骨截骨和股骨截骨,尤其是股骨侧,股骨假体中心线要与胫骨假体中心线一致,推荐股骨运动学对位对线安装股骨假体。
 张启栋 副主任医师 中日医院 骨科·关节外科438人已读
张启栋 副主任医师 中日医院 骨科·关节外科438人已读





